Вирусные гепатиты В и С на сегодняшний день представляют собой значимую проблему во всем мире из-за неуклонного роста заболеваемости, отрицательного влияния на состояние здоровья человека, развития осложнений и летального исхода от острых и хронических форм болезни. Очень часто они протекают без видимых симптомов, несмотря на высокую концентрацию вируса в крови, при этом больные люди, сами того не подозревая, на долгие годы становятся источником опасной инфекции.
Признаки гепатитов В и С
Гепатиты В и С у мужчин и женщин в подавляющем количестве случаев протекают без ярко выраженных симптомов. Классические симптомы — желтуха и увеличение печени — могут сопровождать начало болезни в 10% случаев, в остальном адаптация организма к вирусной нагрузке происходит незаметно или с картиной, напоминающей простуду. Первые признаки заболевания появляются спустя продолжительное время — от нескольких месяцев до нескольких лет, и обусловлены нарушениями обмена на фоне печеночной недостаточности.
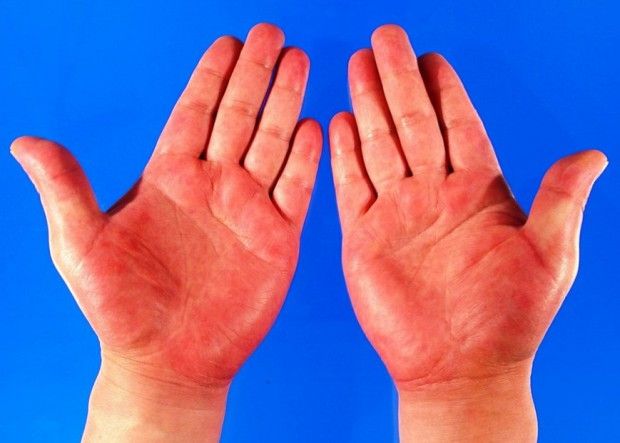
Симптомы хронического гепатита:
- общая слабость, утомляемость, раздражительность;
- плохой аппетит;
- покраснение ладоней;
- «малиновый» язык;
- повышенная кровоточивость (носовые кровотечения, спонтанное появление синяков на коже);
- небольшое увеличение и умеренная болезненность печени;
- повышение печеночных ферментов (АЛТ, АСТ).
Гепатит В
Источники гепатита В — больные острой и хронической формой и вирусоносители. Инфекция передается в основном через кровь. Это происходит естественными и искусственными путями передачи:
- Парентеральным — заражение осуществляется при переливании крови и ее препаратов, использовании инфицированных медицинских приборов и инструментов (например, у наркоманов), нанесении татуировок, посещении маникюрных салонов, тесном бытовом контакте с источником инфекции во время использования общих мочалок, зубных щеток, бритв и т. п.
- Половым — инфицирование реализуется при сексуальных контактах.
- От матери к плоду или новорожденному — передача вируса может произойти во время беременности, родовой деятельности и с грудным молоком.
Гепатит В очень заразен из-за способности инфекции непрерывно размножаться в организме больного человека, благодаря чему содержание вируса в крови всегда очень высоко.
Размножение вируса гепатита В происходит в печеночной клетке — гепатоците. Организм пытается бороться с инфекцией, в результате чего пораженный гепатоцит погибает, при этом вирусные частицы выходят в кровь и взаимодействуют со специфическими антителами.
Инкубационный период болезни занимает от 6 недель до 6 месяцев, в среднем 60 – 120 дней. Это зависит от концентрации вируса в инфицированном материале, общего состояния больного человека, сопутствующих заболеваний и т. п.
Стадии и формы
Стадии острого гепатита В:
- Преджелтушная — продолжается от нескольких дней до 1 месяца. Характеризуется тошнотой, слабостью, снижением аппетита, болью в суставах и мышцах, иногда болью в правом подреберье, появлением сыпи на коже.
- Желтушная — протекает от 1–3 недель до 1 месяца и более. Характеризуется постепенным нарастанием желтухи, симптомов интоксикации, изменениями уровня печеночных проб.
- Период реконвалесценции — длится от 2 месяцев до года. Постепенно исчезают симптомы заболевания, нормализуются биохимические показатели крови.
Острый гепатит В может протекать как с перечисленными стадиями и клиническими проявлениями, так и без них, причем соотношение желтушных и бессимптомных форм составляет 1:20–1:10. В 10% случаев исходом острого гепатита В становится хронический, а 2% заканчиваются смертью. Переболевший человек на всю жизнь остается вирусоносителем.
Хронический гепатит В характеризуется сохраняющимся воспалительным процессом в печени более полугода. В основе хронизации заболевания лежат нарушения иммунитета, на фоне которых организм не способен полностью справиться с инфекцией.
Диагностика
Диагностическими критериями хронического гепатита В являются HBsAG, HBeAg, антитела анти-HBe, анти-HBcor. Дополнительно исследуется сыворотка крови методом полимеразно-цепной реакции (ПЦР) для обнаружения самого вируса.
Гепатит С
В развитых странах вирусный гепатит С является самой частой причиной неалкогольного поражения печени. Основные пути передачи, как и у гепатита В — парентеральный и половой. Источники инфекции — больные хронической формой, среди которых преобладают наркоманы, употребляющие внутривенные наркотики.
Формы
Острый гепатит С обычно переносится бессимптомно, в 75% случаев формируя хроническое течение болезни. Человек годами не подозревает, что страдает серьезной инфекцией, и узнает об этом уже на стадии цирроза или рака печени, в связи с чем хронический гепатит С получил прозвище «ласковый убийца». У половины пациентов с хронической формой гепатита С цирроз развивается в течение 15 – 20 лет, а через 20 –30 лет у 5% выявляется рак печени — гепатоцеллюлярная карцинома.
Риск стремительной хронизации и неблагоприятных исходов гепатита С намного возрастает при лейкозах, наличии ВИЧ- инфекции, продолжительном злоупотреблении алкоголем.
Нередко у больных на первый план выходят внепеченочные проявления в виде поражения глаз, кожи, суставов, внутренних органов, клеток крови. Пациенты долгое время обследуются и получают лечение у врачей многих специальностей по поводу гломерулонефрита, апластической анемии, тромбоцитопении, легочного фиброза, полимиозита и др.
Истинная причина проблем со здоровьем много лет остается невыясненной ввиду отсутствия выраженных изменений в печеночных показателях.
Диагностика
В отличие от гепатита В, для установления диагноза хронического гепатита С учитывается только наличие антител (анти-HCV), поскольку сам агент в крови практически не обнаруживается. Анти-HCV выявляются методом ИФА; при этом антитела свидетельствуют лишь о присутствии вируса в организме и не позволяют установить сроки давности инфекционного процесса.
Непосредственное выявление агента осуществляется с помощью полимеразно-цепной реакции (ПЦР), которая определяет не только РНК вируса, но и его генотип.
Кроме лабораторных анализов, больному с подозрением на хронический гепатит С необходимо исследование печеночной ткани, для чего выполняется пункционная биопсия печени. Сейчас она может проводиться простым и быстрым способом — иглой через переднюю брюшную стенку либо лапароскопически. Взятая часть печени исследуется на наличие и концентрацию в ней вируса, выраженность воспалительной реакции, степень перерождения в цирроз.
Лечение инфекционных поражений печени
Лечение вирусных гепатитов осуществляется интерферонами. Они не обладают непосредственной противовирусной активностью, но способны вызывать определенные изменения в пораженных клетках, благодаря которым прекращается дальнейшее размножение вируса. Схема лечения зависит от формы заболевания, генотипа вируса, концентрации его в крови и имеющихся осложнений.
Дополнительное лечение направлено на устранение некроза клеток печени и застоя желчи. Для этого используются такие группы препаратов:
- гепатопротекторы (Гептрал, Эссенциале, Резалют, Лив-52);
- препараты урсодезоксихолевой кислоты (Урсосан, Урсофальк);
- желчегонные фитопрепараты (Хофитол, Гепабене, экстракт артишока).
В случае развития цирроза больной нуждается в трансплантации печени.