Среди гинекологических заболеваний патология шейки матки (ШМ) у женщин репродуктивного возраста встречается в 10—15% случаев. К наиболее распространенным относится цервицит. Это воспаление шейки матки. Экзоцервицитом называют развитие этого патологического процесса во влагалищной ее части, а эндоцервицит – в оболочке ее канала. Выделяют две формы заболевания — острую и хроническую. Шейка матки и влагалище представляют собой единую анатомо-функциональную систему, в результате чего воспаление одной части не проходит изолированно. Поэтому в современной классификации заболеваний нижнего отдела гениталий вагинитом называют воспаление влагалища в сочетании с экзо- и эндоцервицитом.
Что такое шейка матки?
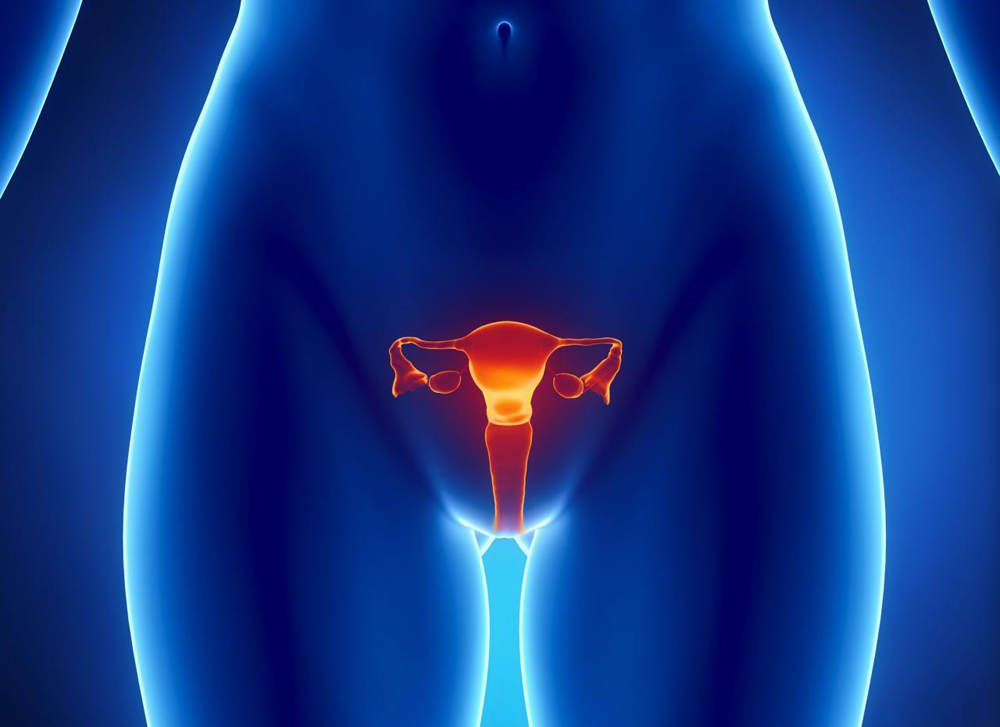
ШМ является структурной частью репродуктивного органа женщины и состоит из двух частей — экзоцервикса и эндоцервикса.
Канал соединяет полость матки и влагалища. Одна часть (эндоцервикс) располагается в брюшной полости. Другая (экзоцервикс) вдается в полость влагалища и покрыта, как и оно, многослойным плоским эпителием. Слизистая оболочка шеечного канала выстлана эпителиальными клетками цилиндрической формы и имеет складчатый характер. В ее толще расположены железы с широким просветом, заполненным слизистым секретом.
Причина воспаления
Воспалительные процессы в экзо- и эндоцервиксе могут быть вызваны возбудителями неспецифической (условно-патогенные микроорганизмы – кишечная палочка, стафилококки, стрептококки и др.) и специфической (трихомонады, хламидии, гонококки, кандиды, вирусы) этиологии.
Предрасполагающими факторами к развитию болезни являются:
- рубцовая деформация ШМ;
- опущение стенок влагалища и шейки матки.
При хроническом эндоцервиците слизистая оболочка цервикального канала является резервуаром микроорганизмов для вышележащих органов, что способствует восходящему инфицированию внутренних половых органов (то есть развитию сальпингоофоритов и эндометритов). Наиболее часто эта патология обнаруживается у женщин репродуктивного возраста. Хотя в период перименопаузы нередко возникают неспецифические цервициты и атрофические кольпиты по причине возрастных изменений и дефицита эстрогенов.
Симптомы
В острой стадии воспаления клиническими проявлениями неспецифического цервицита являются умеренные или обильные слизистые или слизисто-гнойные выделения. Пациенты нередко жалуются на зуд, реже – на тянущие тупые боли в нижних отделах живота и пояснице. При исследовании шейки матки в гинекологических зеркалах отмечаются отек, покраснение, иногда точечные кровоизлияния слизистой оболочки влагалища и ШМ, слизистые или слизисто-гнойные бели. В случае тяжелого течения цервицита в результате дистрофии эпителия появляются участки изъязвлений с образованием эрозий.
В хронической стадии воспаления клинические симптомы заболевания бывают стертыми, жалобы у женщин практически отсутствуют. Пациенты иногда обнаруживают незначительные выделения из половых путей слизистого характера. При осмотре гинекологом в зеркалах эпителиальный покров изменен мало, шейка матки отечная, с очаговым покраснением, в основном вокруг наружного зева. Затянувшийся и длительно протекающий цервицит при отсутствии соответствующей терапии приводит к гипертрофии (утолщению) и образованию псевдоэрозий и рака.
Процент хронизации воспалительного процесса возрастает с каждым годом. Каждая четвертая женщина не может зачать ребенка и при этом имеет фоновую патологию шейки матки. После излечения такие пациентки способны к дальнейшему рождению детей. Воспалительный процесс в цервикальном канале является фактором, который способствует сенсибилизации к эякуляту и может служить непосредственной причиной нарушения репродуктивной функции.
Во время беременности наличие инфекционного процесса в ШМ, особенно эндоцервикса, приводит к проникновению микроорганизмов к плодным оболочкам с дальнейшим инфицированием ребенка.
Диагностика заболеваний
Диагностика разных форм цервицитов включает данные опроса и осмотра пациента, а также результаты лабораторных исследований. Последние разделяются на обязательные и дополнительные.
[youtube]huRN2Yvsgp8[/youtube]
Обязательными методами являются:
- микроскопические и бактериологические (позволяют определить причину воспаления, видовую принадлежность патогенных микроорганизмов и их чувствительность к антибиотикам) анализы;
- цитологическое исследование для оценки структуры и клеточного уровня повреждения тканей;
- расширенная кольпоскопия.
Из дополнительных методов диагностики используются исследования на наличие половых инфекций (хламидиоз, микоплазмоз, вирусы), определение типа биоценоза (степени чистоты) влагалища и биопсия ШМ.
Результаты цитограммы могут помочь акушер-гинекологу в дифференциальной диагностике между предраковым и воспалительным заболеванием.
Лечение
Терапия цервицитов должна быть комплексной, местной и общей, а также направлена на ликвидацию причины воспаления и на устранение предрасполагающих факторов (нейроэндокринных, обменных, травматичных, функциональных и др.) и сопутствующих заболеваний.
Перед началом лечения необходимо проконсультироваться с врачом. Самостоятельно предпринимать меры не рекомендуется.
Одной из причин неудовлетворительных результатов и исходов лечения, направленного на причину болезни, является локализация инфекционных агентов в базальных слоях эпителия ШМ. С этой целью в акушерско-гинекологической практике широко используются физиохирургические методы. Выбор метода терапии определяется особенностями строения патологического процесса, размерами очага, его расположением, менструальной и детородной функциями пациентки.
Антибактериальная терапия проводится при определении причины цервицита и включает применение антибиотиков (местно) в виде таблеток или инъекций — в зависимости от характера клинических проявлений и стадии болезни. Выбор препарата определяется чувствительностью к нему микроорганизма. Местная терапия заключается в назначении антибактериальных средств в виде орошений влагалища различными растворами (Димексида, настоя эвкалипта, натрия бикарбоната), ванночек с Протарголом (Бетадином, Йодокаром, Колларголом), мазевых аппликаций. Необходимым условием эффективности лечения является поддержание нормальной экосистемы влагалища путем повышения кислотности (для этого используются слабые растворы молочной или борной кислоты).
В комплекс мероприятий должны быть включены лекарственные средства по восстановлению нормальной микрофлоры – эубиотики (Дификол, Ацилакт, Бифидумбактерин и другие лекарства местно и внутрь, лечение заканчивается на 15–й или 30-й день). При возрастных цервицитах применяется гормональная терапия, наиболее целесообразно местное использование эстрогенов.
[youtube]qIKNSCeomwU[/youtube]
При хронических цервицитах в комплекс лечения включаются физиопроцедуры:
- эндоцервикальный электрофорез растворов йода или цинка специальным конусным электродом;
- СМВ-терапия (сантиметроволновая) на область влагалища;
- местная дарсонвализация влагалища;
- лазерное облучение вульвы контактной, лабильной методикой;
- ультрафонофорез влагалища (с использованием 2%-ного раствора пероксида водорода, 10%-ного Димексида, 0,25%-ного Трихопола, 1%-ного Йодинола, 0,1%-ного перманганата калия, мази Гидрокортизона).
Женщинам с рубцовой деформацией шейки матки после предварительной санации в больнице выполняют пластическую операцию, объем которой определяется состоянием шейки.