Кандидозный кольпит – заболевание, которым практически каждая женщина болеет хоть раз в жизни. У некоторых оно приобретает рецидивирующий характер. Это связано с тем, что инфекция вызывается возбудителем, широко распространенным в окружающей среде. Этот микроб при условиях, благоприятных для его размножения, активируется и приводит к специфическому воспалению.
Мужчины тоже подвержены инфекции, но у них она протекает менее выражено, вызывая поражения слизистой оболочки мочеполовой системы. При стертой форме кандидоза мужчины могут служить источником заражения для женщин.
Природа заболевания
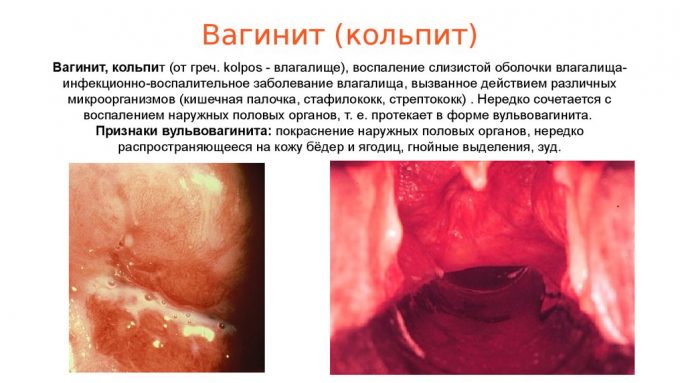
Кольпит – это воспаление влагалища у женщины. Его могут вызывать различные возбудители. Кандидозный кольпит вызывают дрожжеподобные грибки рода Кандида. Это микроб, похожий под микроскопом на пекарские дрожжи. Он так же, как и дрожжи, «любит» сахар, тепло и влажность.
Грибки рода Кандида относятся к условно-патогенной флоре. Это значит, что они могут находиться в организме здорового человека и не вызывать при этом никакого заболевания. В норме грибки в незначительном количестве определяются в ротовой полости, влагалище и толстой кишке человека.
Заболевание – кандидоз – возникает тогда, когда грибки получают возможность размножаться бесконтрольно, тогда они проникают в ткани и вызывают воспалительный процесс. А также воспаление возникает, если происходит заражение штаммом возбудителя с высокой патогенностью (способностью вызывать болезнь). В МКБ-10 инфекция кодируется в разделе В37, у кандидозного вульвита и вульвовагинита (поражение влагалища и его преддверия) код по МКБ-10 – В37. 3.
Факторы, способствующие развитию кандидоза
Кандидозная инфекция является оппортунистической. Это значит, что активно развиваться она может только при ослаблении защитных сил организма.
У наиболее ослабленных пациентов бывает генитальный, кишечный кандидоз, грибковое поражение кожи, полости рта, органов дыхания. Но и относительно здоровые женщины сталкиваются с этой инфекцией в форме кандидозного кольпита и вульвита.
В норме размножение и рост кандид во влагалище подавляется защитными факторами. К ним относится:
- нормальная флора влагалища (основную популяцию составляют лактобактерии, формирующие кислую среду);
- защитная слизь, содержащая факторы иммунитета;
- многослойный эпителий, выстилающий стенки;
- иммунокомпетентные клетки, проникающие из капилляров в толщу слизистой влагалища, готовые вступить в борьбу с микробами.
В ситуациях, когда для грибков складываются благоприятные условия, они начинают интенсивно размножаться, вызывая воспаление. Сначала оно имеет поверхностный характер. При отсутствии лечения (если защитные факторы не восстановились) процесс распространяется на всю толщу слизистой, развивается инфильтрация стенки, заболевание переходит в хроническую форму. Острый кандидозный кольпит возникает в следующих случаях:
- Прием антибиотиков. Стандартные антибактериальные препараты, применяемые при большинстве инфекций, не оказывают противогрибкового действия. При лечении антибиотиками погибает нормальная флора влагалища, снижается кислотность, кандиды получают благоприятную среду для бесконтрольного размножения.
- Снижение иммунной защиты на фоне хронических заболеваний (ВИЧ, туберкулез) и других болезней, влияющих на иммунитет.
- Сахарный диабет – из-за присутствия в моче глюкозы, являющейся питательной средой. При диабете также ослабевает защитная функция организма.
- Прием глюкокортикоидов, цитостатиков и других препаратов, также ослабляющих защиту.
- Изменение гормонального статуса на фоне приема контрацептивов, в период климакса, во время беременности. При этом у женщины снижается кислотность влагалищной среды, разрыхляется слизистая, изменяется состав защитной слизи.
- Травматизация слизистой оболочки влагалища, другие инфекции половой сферы.
- Заражение высокопатогенным штаммом грибка, с которым организм женщины не контактировал ранее.
- Недостаток витаминов и основных питательных веществ в рационе (анорексия) или их плохое усвоение (гастрит, хронический энтероколит, панкреатит).
Существуют и более элементарные причины развития болезни. Это ношение трусов стрингов или тесного синтетического белья, несоблюдение правил личной гигиены. Кандидоз половых органов может развиться или обостриться при ношении влажного купальника и даже от неподходящих прокладок, средств личной гигиены. Излишне чистоплотные женщины, которые при каждом подмывании спринцуют влагалище, вымывают нормальную флору из него, – тоже рискуют заболеть.
Симптомы болезни
Клинические проявления болезни довольно специфичны. Они выражены ярко при острой форме и могут быть стертыми при хронической. Иногда кандидоз сочетается с другими инфекциями, маскируя их проявления. Это следующие симптомы:
- Выраженный зуд влагалища и вульвы, чувство покалывания или жжения.
- Болезненность во время полового акта.
- Выделения творожистого вида, довольно обильные.
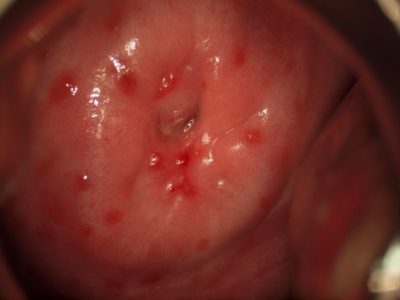
- Белый налет на стенках влагалища и вульве при осмотре, под которым слизистая отечная и гиперемированная.
- При распространении процесса на уретру и мочевой пузырь могут появиться соответствующие симптомы – боль и жжение при мочеиспускании, частые позывы, помутнение мочи.
Зуд бывает очень сильным, особенно по ночам, тогда он становится причиной бессонницы. Обычно процесс отграничен наружными половыми органами и влагалищем и не распространяется на матку и придатки. Поэтому неосложненная острая молочница не сопровождается болями внизу живота.
Клинические формы
Заболевание протекает по-разному. Форма зависит от состояния иммунитета, от того, насколько адекватное лечение получает женщина, от ее гормонального статуса и хронических заболеваний. Выделяют следующие клинические формы:
- Острый кандидозный кольпит. Заболевание начинается внезапно, симптомы быстро нарастают и достигают максимума за день-два. При хорошем иммунитете эта форма обычно легко поддается лечению, особенно если ликвидированы провоцирующие факторы.
- Если болезнь длится более двух месяцев, то она переходит в хроническую персистирующую форму – симптомы приглушаются. Но морфологические изменения тканей усугубляются. Развивается инфильтрация стенок, появляются элементы аллергической реакции.
- Рецидивирующее течение. Как уже говорилось, грибки рода Кандида обитают в некотором количестве в организме здоровой женщины. Изменение внутренней среды влагалища иногда приводит к росту грибков. Если у женщины клинические проявления молочницы появляются периодически – после переохлаждения, перед менструацией, после полового акта, при нарушении диеты, и проходят после лечения – это рецидивирующее течение.
У больных сахарным диабетом это заболевание часто приобретает рецидивирующее течение – появление молочницы у них служит первым признаком болезни, а также косвенным критерием плохой компенсации. У больных со значительным снижением иммунитета молочница иногда рецидивирует непрерывно. Появляются симптомы, которые проходят после лечения, но через несколько дней после отмены препаратов они возобновляются.
Кандидоз у мужчин
Кандидозная инфекция у мужчин протекает менее проявлено – в форме баланита, баланопостита. Слизистая половых органов слегка гиперемирована, но налетов нет. Выделения если и есть, то скудные. Мужчина не всегда догадывается о том, что он болен кандидозом.
Клиническое значение кандидоза у мужчин очень велико. Он служит источником постоянного реинфицирования партнерши. У женщины после полового контакта развивается острая форма кандидозного кольпита. На период лечения она отказывается от половых контактов, которые возобновляет после выздоровления.
При возобновлении половой жизни происходит повторное инфицирование и развивается новый эпизод острого кольпита. Это один из механизмов формирования рецидивирующего течения.
Диагностика
Причину кольпита легко заподозрить по характерным симптомам. Гинекологический осмотр обычно подтверждает клинический диагноз. Но микробиологическое исследование все равно необходимо провести. Это важно потому, что кандидоз иногда маскирует другие инфекции, протекающие одновременно. Кроме того, кандид имеется несколько видов, а некоторые штаммы могут оказаться резистентными к противогрибковым препаратам.
Для диагностики используется исследование под микроскопом окрашенных мазков, в которых определяются возбудители. Они имеют характерный вид дрожжевого псевдомицелия – скопления клеток в виде нитей.
Для уточнения вида возбудителя применяется посев на среды с идентификацией. Если есть клинические показания (отсутствие эффекта от стандартной терапии), проводится проба на чувствительность к противогрибковым препаратам.
Лечение
При лечении любого инфекционного процесса всегда следует учитывать, что он развивается под влиянием трех факторов: особенности микроорганизма, состояние макроорганизма (человека) и условия, в которых болезнь развивается. Для получения эффекта при лечении кандидозного кольпита важно действовать по всем этим направлениям.
Если женщину пролечить от острого эпизода болезни, а она будет продолжать прием гормональных контрацептивов – болезнь вернется. То же самое справедливо и в отношении сахарного диабета. До тех пор, пока в моче определяется сахар, справиться с молочницей практически нереально.
Устранение провоцирующих факторов
Если у женщины снижен иммунитет, должны приниматься меры по его повышению. Важно добиться сбалансированности питания. Иногда в схему включают прием витаминов, адаптогенов и неспецифических стимуляторов иммунитета (природного происхождения — эхинацея).
Очень важным является восстановление нормальной микрофлоры кишечника. Ведь именно кишечник чаще всего служит резервуаром кандидозной инфекции (при кишечном дисбактериозе).
В пищу необходимо включать натуральные пробиотики – кисломолочные продукты, и пребиотики – вещества, необходимых для «питания» полезных бактерий – клетчатка, содержащаяся в крупах, овощах и фруктах. Тяжелые формы дисбактериоза иногда требуют назначения для коррекции пребиотиков и пробиотиков в форме лекарства, а также других препаратов.
Если имеется хроническое заболевание, то его важно скомпенсировать. При нарушении гормонального фона необходимо его нормализовать. Если молочница вызвана приемом гормонального контрацептива, то от него стоит отказаться или сменить на препарат более нового поколения. При климаксе помогает гормонозаместительная терапия (в том числе местная).
В этот же перечень мер относится отказ от синтетического белья в пользу хлопчатобумажного, выбор подходящих гигиенических средств и другие подобные действия. Если кандидоз выявляется у полового партнера, то рекомендуется лечение пары.
Воздействие на возбудителя
Препаратов с противогрибковым действием большое количество. Существует несколько их классификаций. С клинической точки зрения все лекарства целесообразно разделить на 2 группы: обладающие системным действием (всасываются в кровь из желудочно-кишечного тракта) и применяемые местно.
[youtube]OlFY8HUwoOU[/youtube]
Лекарственные средства, которые всасываются, обычно назначают при более тяжелых и распространенных формах кандидоза. К ним относится Итраконазол, Флуконазол (Дифлюкан), Амфотерицин В и некоторые другие. Они потенциально более токсичны, но и более эффективны. Их применяют внутрь, а иногда внутривенно.
Препараты для местного применения относительно безопасны, но действуют только там, где наносятся. Примеры: Клотримазол, Нистатин, Леворин, Натамицин (Пимафуцин). Препараты, не всасывающиеся в ЖКТ, тоже могут применяться внутрь для борьбы с грибком в кишечнике. Но чаще их используют в виде кремов, свечей и вагинальных таблеток.
Существуют лекарства для местного применения комбинированного действия, например:
- Макмирор комплекс (содержит нистатин и нифурател).
- Клион Д (содержит миконазол и метронидазол).
- Полижинакс (в его состав входит нистатин, неомицин, полимиксин).
- Тержинан (его компоненты – нистатин, неомицин, тернидазол, преднизолон).
Эти препараты содержат не только противогрибковые компоненты, но и антибиотики, антисептики, противовоспалительные и противозудные вещества. Их применяют для лечения смешанных вагинозов. Для уменьшения зуда применяются антигистаминные препараты внутрь.
Из других мер можно упомянуть спринцевание антисептиками (раствор соды и борной кислоты, настои антисептических трав – ромашка, шалфей). Эти средства используют и в народной медицине. Из народных средств заслуживает внимания спринцевание молочной сывороткой.
Кандидозный кольпит у беременных
При беременности молочница развивается довольно часто. Это связано с изменением гормонального фона, ведущего к снижению кислотности влагалищного секрета и разрыхлению тканей. Именно поэтому молочница у беременных часто рецидивирует. Проблема является актуальной еще и потому, что не все препараты разрешены женщинам, ждущим ребенка.
При лечении кандидозного кольпита у беременных применяются только средства местного действия. Кроме того, необходимо учитывать инструкцию к препарату. Препараты системного действия применяются в исключительных случаях во втором и третьем триместре, когда закончено формирование основных органов и систем плода. К родам молочницу желательно победить, чтобы не произошло инфицирование ребенка при прохождении родовых путей или развития послеродовых осложнений.
Профилактика
Профилактические меры вытекают из причин, вызывающих заболевание. Это и гигиена, и коррекция питания, и своевременная борьба с кишечным кандидозом. Сюда же относится терапия хронических заболеваний, правильный подбор контрацептивов и другие способы воздействия на факторы возникновения болезни.
[youtube]yYNdGjcDf50[/youtube]
Особое внимание следует уделить вторичной профилактике обострений кандидоза при хроническом рецидивирующем течении. С этой целью используются Флуконазол 1–2 раза в месяц от полугода до года. Некоторые больные (с ВИЧ) вынуждены принимать его по этой схеме постоянно. Некоторые схемы лечения затянувшихся острых форм также предусматривают прием Флуконазола 1 раз в 2 недели в течение 3–4 месяцев после выздоровления.
В заключение стоит сказать, что кандидозный кольпит, несмотря на свою кажущуюся безобидность, иногда протекает тяжело и с осложнениями. Основной профилактической мерой в отношении любого заболевания половой сферы является бережное отношение женщины к своему репродуктивному здоровью. Важно регулярно посещать гинеколога для диагностики болезней, протекающих в скрытой форме. А при появлении симптомов тем более важно обратиться к врачу, чтобы своевременно начать лечение.