Вульвит – воспалительный процесс, протекающий на наружных половых органах. К ним относятся малые и большие половые губы, отверстие мочеиспускательного канала, клитор и вход во влагалище. Заболевание часто проявляется именно в раннем возрасте. Это связано с анатомическими и физиологическими особенностями девочек. Вульвит требует незамедлительного лечения, поскольку способен вызвать серьезные осложнения.
Причины возникновения вульвита
Сразу после рождения половые органы девочки стерильны. Со временем на них появляется условно-патогенная микрофлора. Заболевание возникает в тот момент, когда бактерии становятся способными расщеплять сложные углеводы с последующим образованием молочной кислоты. Микрофлора влагалища становится кислой. Половые губы девочки раскрыты больше, чем у женщин. Поэтому они будут более чувствительными к воздействию патогенных микроорганизмов.
Непосредственными причинами вульвита у девочек становятся:
- различные вирусы (аденовирус, грипп, ВПЧ);
- грибки (особенно после приема антибактериальных средств, при эндокринных нарушениях, ослаблении иммунной системы);
- простейшие;
- хламидии, гонококки;
- глистные инвазии;
- проникновение в половые органы инородных предметов (песок, земля, трава, насекомые);
- аллергическая реакция на шоколад, цитрусовые, стиральный порошок и др.
- частое и агрессивное подмывание мылом;
- ношение тесных трусиков;
- аномальное строение гениталий (отсутствие задней спайки, неправильное развитие наружных половых органов).
Классификация вульвита
Для назначения эффективного лечения необходимо правильно определить форму заболевания. В зависимости от продолжительности вульвита, его делят на:
- острый – болезнь продолжается меньше месяца;
- подострый — длится 1-3 месяца;
- хронический — лечение не приносит результатов больше 3 месяцев.
По характеру происхождения вульвит бывает:
- Неспецифический. Образуется из-за неправильной гигиены, эндокринных заболеваний, термических или химических ожогов, после приема антибиотиков.
- Специфический. Воспаление половых органов в этом случае происходит из-за различных инфекций (грибок, ВПЧ, герпес и др).
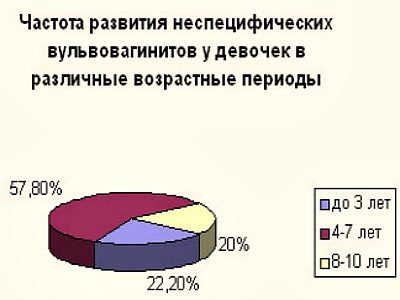
У девочек до 7-8 лет чаще всего встречается неспецифический хронический вульвит.
В свою очередь, неспецифический вульвит разделяется на следующие виды:
- Аллергический. Возникает при наличии аллергена (неправильный прикорм, стиральный порошок, одежда из нового материала).
- Атрофический. Ему больше подвержены дети, у которых есть сахарный диабет или лишний вес. Встречается редко, чаще всего у девочек во время полового созревания.
- Бактериальный. Образуется вследствие появления в организме патогенных микроорганизмов. Воспаление вульвы происходит стремительно.
- Кандидозное воспаление связано с размножение грибков рода Кандида. У девочек это происходит из-за неправильного режима дня и питания, сильных физических нагрузок или стресса, после ослабления иммунитета.
Симптомы заболевания
При любой форме вульвита присутствуют общие признаки:
- повышение температуры тела;
- раздражительность, плаксивость и плохой сон;
- жжение и зуд в области половых органов;
- возможно увеличение региональных лимфоузлов.
Специфические признаки, которые характерны для конкретного типа заболевания, представлены в таблице:
| Форма заболевания | Симптомы |
| Острая | Постоянный зуд в области половых органов, кожа красная и раздраженная, во время мочеиспускания возникают неприятные ощущения |
| Хроническая | Покраснение кожи и отек уменьшаются, но зуд и выделения остаются. Образуются различные осложнения — атрезия влагалища, синехии, имбибиции |
| Аллергическая | Зуд и жжение в области половых органов, в районе слизистых образуется покраснение. Патологическое состояние сопровождается другими симптомами аллергии — чихание, сыпь, кашель |
| Кандидозная | Наблюдаются творожистые выделения с неприятным и резким запахом. Происходит отек половых губ, зуд сменяется на жжение |
| Бактериальная | Кроме зуда, жжения, отечности возникают болевые ощущения при контакте даже с нижним бельем. Влагалищные выделения становятся сероватого, зеленоватого или желтоватого оттенка. По консистенции жидкие или, наоборот, сильно густые. На коже образуются эрозии, а паховые лимфоузлы увеличиваются |
Если вульвит вызван острицами, происходит покраснение анальных складок, возникает боль в животе и ухудшается аппетит.
Дети в младшем возрасте не всегда могут объяснить, где и что у них болит. Подросшие девочки могут стесняться и не понимать всей серьезности ситуации. Поэтому родители должны внимательно относиться к симптомам вульвита и при любых подозрениях обращаться к врачу.
[youtube]bKeS_QCtsyU[/youtube]
Диагностика вульвита
Поставить диагноз «вульвит» может педиатр, однако назначить правильное лечение в зависимости от типа заболевания должен только детский гинеколог. Он осмотрит внешние половые органы. Чтобы определить причину возникновения воспаления, будут назначены следующие диагностические мероприятия:
- бакпосев мочи и мазка для микроскопического исследования;
- соскоб на энтеробиоз методом ПЦР;
- аллергопробы;
- определение уровня сахара в крови;
- анализ кала на яйца глистов;
- общий анализ крови и мочи.
После получения результатов врач при необходимости направит девочку на консультацию к другим специалистам — аллергологу, гастроэнтерологу, эндокринологу.
Методы лечения
Лечение вульвита зависит от причины его возникновения и должно быть комплексным. Для скорейшего выздоровления необходимо скорректировать рацион ребенка, использовать системную и местную терапию, а также рецепты народной медицины.
Народные средства могут применяться только как вспомогательная терапия. Без медикаментозных препаратов лечение будет неэффективным.
Рацион питания и режим
Во время острой формы заболевания необходимо обеспечить девочке постельный режим и спокойные игры. В период болезни исключить из рациона продукты, которые способствуют образованию кислот:
- жареное;
- крепкие мясные бульоны;
- копченые и квашеные;
- соленые и пряные блюда.
Одновременно с этим увеличить количество ощелачивающих продуктов – молока и овощей.
Если вульвит вызван аллергией, то следует убрать из рациона:
- орехи;
- яйца;
- морепродукты;
- цитрусовые (мандарины, апельсины);
- шоколад;
- мед.
После периода обострения в рацион добавляются кисломолочные продукты (кефир, творог, нежирная сметана).
Местная терапия
Она применяется для уменьшения гиперемии и отека половых органов, а также таких неприятных симптомов, как жжение и зуд. Для этих целей используются различные антисептические средства в виде примочек, сидячих ванночек и орошений:
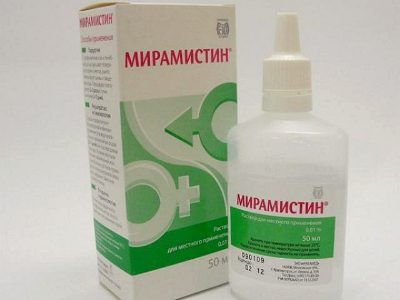
- Местные антисептики — Хлоргексидин, Мирамистин, Фурацилин, слабый раствор перманганата калия.
- Настои трав, обладающих противовоспалительным и успокаивающим действием: ромашка, шалфей, череда. Чаще всего они используются для сидящих ванночек. 1 ст. л.травы заваривается в 1 литре кипятка. Настой остудить, чтобы он был теплым, и посадить туда девочку на 10-15 минут. Такую процедуру выполнять 3 раза в день.
- Мази: цинковая, эритромициновая, гидрокортизоновая, олететриновая, тетрациклиновая (только после 8 лет). Ими обрабатывают предварительно вымытые и высушенные участки кожи. Длительное время данные средства применять не рекомендуется. При отсутствии эффекта необходимо обратиться к врачу для коррекции лечения.
При частых рецидивах для ускорения восстановительных процессов применяются мази с эстрогеном (Фолликулин, Эстриол).
Системное лечение
Если по результатам анализов причиной вульвита стал определенный возбудитель, то гинеколог назначает препараты системного воздействия.
- Для лечения кандидозного вульвита назначаются антимикотические препараты: Флуконазол, Леворин. Одновременно с ними применяются противогрибковые мази: Пимафуцин или Клотримазол.
- Если возбудителем воспаления стали трихомонады, то лечение проводится Метронидазолом, Тинидазолом в течение 7-10 дней. При длительном течении заболевания применяется Солкотриховак внутримышечно. Обычно это 3 укола в дозировке по 0,5 мл с промежутком в 2 недели. Повторно инъекцию выполняют спустя год в той же дозировке.
- При гонококковой инфекции применяются антибиотики цефалоспориновой группы: Цефотаксим, Цефикс, Цефазолин.
- При обнаружении хламидий и микоплазм используются антибактериальные средства широкого спектра действия – Ампициллин, Сумамед.
- Возникновение вульвита из-за глистных инвазий лечат с помощью антигельминтозных средств — Вормил, Пирантел, Албендазол.
- Если воспаление вызвано аллергической реакцией, то назначаются антигистаминные препараты. Лучше выбирать средства из последнего поколения, они меньше всего вызывают сонливость (Гисманал, Терфен). Однако их можно использовать только с 3-летнего возраста. Для более раннего возраста используются препараты 1-го или 2-го поколения.
Нормализация общего состояния
Для укрепления иммунной системы и улучшения общего состояния назначают:
- Для уменьшения отека и зуда — десенсибилизирующие препараты: Зиртек, Фенистил, Тавегил.
- Ферменты для улучшения пищеварения: Креон или Вобэнзим.
- Иммуномодуляторы для укрепления иммунной системы: Иммунал или настойка эхинацеи.
- Витамины А, Е, С и группы В.
Народные средства
В лечении вульвита доказали свою высокую эффективность и народные методы терапии. Их можно использовать в домашних условиях после одобрения врача:
- 1 ст. л. травы зверобоя залить стаканом кипящей воды, дать настояться 60 минут и давать пить девочке по 50 мл 3 раза в день.
- Компрессы с эвкалиптовым настоем.
- Настой из цветков календулы применяется для санации половых органов. На стакан кипящей воды берется 1 ст. л.травы. Отвар закрыть крышкой на полчаса.
- Настой из крапивы используется для примочек. Рецепт аналогичен предыдущему.
Соблюдение гигиены
В легких случаях правильная гигиена поможет справиться с воспалением без использования лекарственных препаратов. К ним относятся:
- Подмывание после каждого посещения туалета (движения должны быть строго спереди назад).
- Смену трусиков производить не меньше двух раз в день. В случае с грудными детьми замена памперсов и пеленок происходит сразу после загрязнения.
- Белье стирается при высокой температуре с гипоаллергенным порошком и тщательно выполаскивается.
- Использовать мыло с нейтральным рН, желательно не чаще 2-3 раз в 7-10 дней.
- Белье желательно выбирать из хлопка и белого цвета.
- В уходе за грудными детьми отказаться от использования ароматических присыпок и масел.
- Использование индивидуального полотенца и мочалки.
Возможные осложнения
При несвоевременном или неправильном лечении могут возникнуть следующие осложнения:
- синехии (слипание малых половых губ), для разъединения которых часто требуется хирургическое вмешательство;
- атрезия влагалища — слипание слизистой влагалища;
- цистит — переход воспалительного процесса на мочевой пузырь, что сопровождается сильной болью и жжением;
- формирование рубцов на месте больших язв;
- имбибиция — синюшность наружных половых органов, которая может сохраняться всю жизнь.
[youtube]ECbtb4_qQEY[/youtube]
Профилактика вульвита
Чтобы избежать появления данного заболевания или уменьшить риск возникновения новых рецидивов, необходимо придерживаться нескольких правил:
- Для девочек грудного возраста гигиенические процедуры выполняются каждый раз при смене подгузника и обязательно перед сном.
- Не подмываться мылом чаще 2-3 раз в неделю. Для подмывания не подходят различные гели и масла.
- Девочкам постарше следует объяснять важность правил личной гигиены.
- С рождения выделить индивидуальное полотенце и мочалку.
- Родители должны сами следить за состоянием здоровья детей и периодически осматривать внешние половые органы.
- Избегать переохлаждения, стрессов и неправильного питания.
- Убрать из гардероба тесное и синтетическое белье.
Вульвит — это серьезное заболевание, которое часто встречается в детском возрасте. При отсутствии правильной диагностики и своевременного лечения может обернуться тяжелыми последствиями.